4岁起就备受下肢水肿困扰,肿胀、变形的右小腿不仅影响美观还影响行走和日常生活。日前,23岁的甘肃姑娘小张不远千里来到安徽就诊。中国科大附一院(安徽省立医院)骨科手足外科团队应用超级显微外科技术,成功为小张开展了淋巴管静脉吻合术(LVA),让困扰女孩近20年的右腿顺利消肿,目前小张已顺利出院。
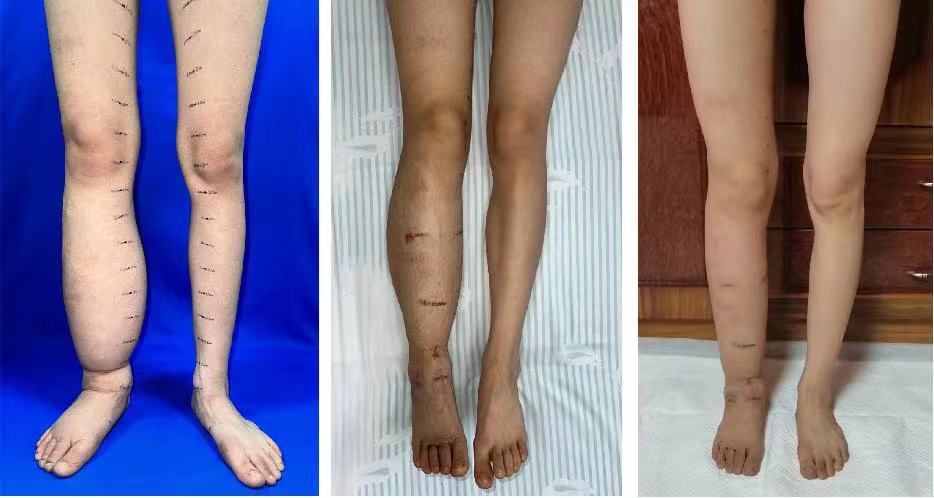
术前(左),术后3天(中),出院一周(右)
一场持续发烧 女孩右腿逐渐肿胀
小张在4岁时曾连续发烧了2个礼拜,退烧后,她右侧小腿逐渐肿胀,甚至蔓延到脚背。一开始家人没太在意,但随着小张逐渐长大,小腿的肿胀不但没有缓解,反而越来越重,让处在青春期的她愈发的自卑和失落,常常为能买到一条合适的裤子而发愁,到了夏天连穿裙子都成了奢望。
家人带她多次前往各地医院就诊,治疗效果都不理想。小张了解到中国科大附一院骨科手足外科团队能够通过淋巴管静脉吻合术治疗淋巴水肿,心中再次燃起了希望。
在家人陪同下,小张从甘肃省平凉跨越一千多公里,来到了中国科大附一院手足外科负责人鹿亮的门诊。经过一系列检查评估,学科讨论认为小张为原发性右下肢淋巴水肿。
鹿亮告诉小张,淋巴系统像遍布全身的血液循环系统一样,也是一个网状的液体系统,当淋巴液回流到静脉的通路受到损伤或者阻塞时,淋巴液就会堆积在组织间隙,无法正常运输导致局部或全身的肿胀。
超显微下淋巴管-静脉吻合术是目前治疗淋巴水肿的一项前沿有效技术。简单来说,就是在放大40倍的高倍显微镜下,用针线把还有功能的淋巴管和附近的小静脉接起来,为阻滞的淋巴液修建多条“人工水渠”,让淋巴液可以顺利回流到静脉,从而消除水肿。
“线卷”中找“线头”,超显微技术接“通路”
经由患者及家属同意和充分术前评估,团队最终决定为小张进行超显微下淋巴管-静脉吻合术。
“超级显微外科是指在小于0.8毫米的血管径上进行的显微外科手术。”鹿亮介绍,采用这项手术方式治疗淋巴水肿,消肿效果明显、切口小、恢复快,但是对手术者技术要求高。
术前,骨科手足外科团队借助淋巴成像仪进行造影,完成淋巴管走向的初步标识和切口设计。
术中,由主治医师陈伟健主刀,在能放大40倍的高倍显微镜下,寻找到有功能的浅集合淋巴管,用比发丝还要细的针和缝线,将它与附近合适的皮下显微静脉吻合,让瘀滞的淋巴液得以进入静脉回流。
经过4个多小时的奋战,医生为小张成功搭建了6条淋巴管-静脉通道。陈伟健介绍:“淋巴管跟静脉吻合好后,肿胀发硬的皮肤很快就软下来,皮肤出现褶皱,水肿减退。”
鹿亮介绍,超显微下淋巴管-静脉吻合术是个远超‘绣花’的精细活。由于淋巴水肿患者淋巴管的直径通常只有0.1-0.5毫米,隐藏在长期水肿硬化的组织中,寻找它们不亚于在一堆散乱的线卷中找线头;再加上淋巴管管壁薄如蝉翼,稍有不慎就容易损伤,这就需要手术医生具有扎实的淋巴解剖知识和精湛的超级显微外科技术;同时由于这种超精细手术时间长,对医生的体力和耐力也是极大的考验。
3天后,小张原先肿胀的右小腿平均周径比术前缩小了5厘米,消肿最显著的区域达到了9厘米,小张和家人们对手术效果非常满意。“我也能穿上漂亮的裙子了,谢谢你们!”出院时,小张对医护团队表示衷心感谢。
提醒:这类患者是淋巴水肿高危人群
鹿亮介绍,淋巴水肿是淋巴系统因功能或结构异常造成的淋巴循环障碍引发的组织水肿,炎症,纤维化和脂肪沉积等系列病变的一种疾病。原发性淋巴水肿通常由淋巴管先天性发育异常引起,发病率相对较低,通常患者发病年龄较小,常累及单侧肢体。继发性淋巴水肿更为常见,多是接受淋巴结清扫手术、放疗或化疗的癌症患者,这些患者是淋巴水肿的高危人群。其中以乳腺癌相关上肢淋巴水肿和妇科肿瘤相关的下肢淋巴水肿最为常见。
“有些患者术后不久就出现淋巴水肿症状,有些患者在术后几年甚至几十年才发生淋巴水肿。”鹿亮说,因为患肢的严重肿胀带来的笨重、功能障碍,不仅给患者带来身心痛苦,也严重影响生活质量。
鹿亮提醒,如果肢体出现紧绷感,长时间肿胀等症状,应及时就医,进行专业筛查,由医生判断是否为淋巴水肿。淋巴水肿早期以肿胀为主,晚期常会因为炎症的急性发作而出现高烧、局部红肿、疼痛的症状,严重时甚至会危及生命。因此,一旦被确诊,要尽早治疗,避免淋巴管因长期承受高压而功能衰退,或因反复炎症造成淋巴管萎缩、甚至闭塞,影响手术效果甚至失去手术机会。
(方雯 安徽商报融媒体记者 汪漪)


 设为首页
设为首页
 加入收藏
加入收藏
 联系我们
联系我们



